El valor de la empatía
1 febrero, 2016
Las preguntas más habituales de psoriasis. Parte 1
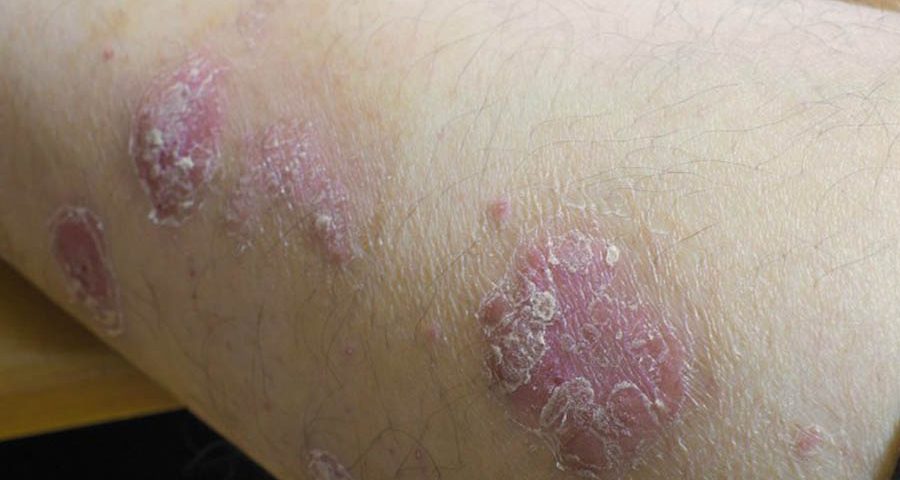
1 febrero, 2016La psoriasis es una dermatosis inflamatoria de curso crónico recidivante que puede tener manifestación clínica cutánea y articular.
Tiene una base genética sobre la que pueden actuar múltiples factores desencadenantes (emocionales, infecciones, fármacos…) que estimulan una determinada respuesta inmunológica.
Todo esto desemboca finalmente en una psoriasis que además puede estar asociada a la afectación de otros órganos y sistemas, tales como síndrome metabólico, diabetes, obesidad, hipertensión, dislipemia, enfermedad cardiovascular, hígado graso, enfermedades inflamatorias o autoinmunes y síndrome ansioso-depresivo, entre otras.
Actualmente no existe cura para la psoriasis, por lo que el paciente suele pasar largas temporadas con tratamientos, bien tópicos, bien sistémicos, que en ocasiones producen efectos secundarios o efectos adversos, añadiendo nueva patología a la preexistente de base.
El curso crónico y la sensación de fracaso terapéutico provocan a menudo sentimientos de desesperanza y frustración, con un riesgo aumentado de suicidio con respecto a la población general. Los síntomas de picor, dolor y sangrado pueden provocar trastornos del sueño que afectan al rendimiento laboral y la vida cotidiana.
Localizaciones específicas tales como cabeza, manos o genitales inciden de forma directa en la baja autoestima asociada a conflictos con la autoimagen, y dificultan la socialización y las relaciones de pareja, ya que agravan la tensión ocasionada en los pacientes como respuesta anticipada a la reacción negativa de otras personas frente a su enfermedad.
La psoriasis también tiene implicaciones laborales con tasas mayores de desempleo y baja laboral, con la consiguiente repercusión financiera. Incluso la esfera de las actividades recreativas se ve afectada por razones similares a todo lo anterior. Es más, los familiares del paciente con psoriasis se ven igualmente afectados y pueden mostrar el mismo grado de ansiedad y depresión que ellos. Todas estas circunstancias pueden ser vividas por el paciente como limitantes para un desarrollo de las actividades de la vida diaria adecuado.
En definitiva, tenemos el efecto de la psoriasis a nivel físico (por la propia psoriasis, las comorbilidades y la yatrogenia), y también a nivel psicosocial debido a la limitación en la interacción social y los cambios de conducta en la vida cotidiana (ansiedad y depresión, sentimiento de vergüenza, tensión familiar, inhibición sexual, afectación laboral y lúdica…).
Todo esto se traduce en un clima de desgaste para el paciente y su entorno cercano y conlleva un gran impacto negativo en su calidad de vida, entendida como la sensación de bienestar personal que representa la suma de sensaciones subjetivas de encontrarse bien a nivel físico, psicológico, social, sexual y ocupacional.
La repercusión global es tal que la psoriasis en adultos causa una mayor influencia negativa en la calidad de vida que la mayoría de las otras enfermedades de la piel. Incluso comparando con patologías a otros niveles, múltiples trabajos concluyen que la calidad de vida en pacientes con psoriasis presenta grados de deterioro comparables con los que se hallan en pacientes con cardiopatía isquémica, diabetes, asma o epilepsia.
Hay trabajos que indican que, en opinión de los pacientes, es mejor o igual tener una enfermedad no dermatológica que una cutánea e incluso se mostrarían dispuestos a pagar por una curación. Todo esto da una idea del grado de pérdida sustancial de calidad de vida por la psoriasis.
La calidad de vida relacionada con la salud (CVRS) es la suma de salud física, bienestar y participación; define el efecto funcional de una enfermedad o su tratamiento y cómo esta es percibida por el propio paciente.