Dermatitis Atópica en el adulto
8 febrero, 2016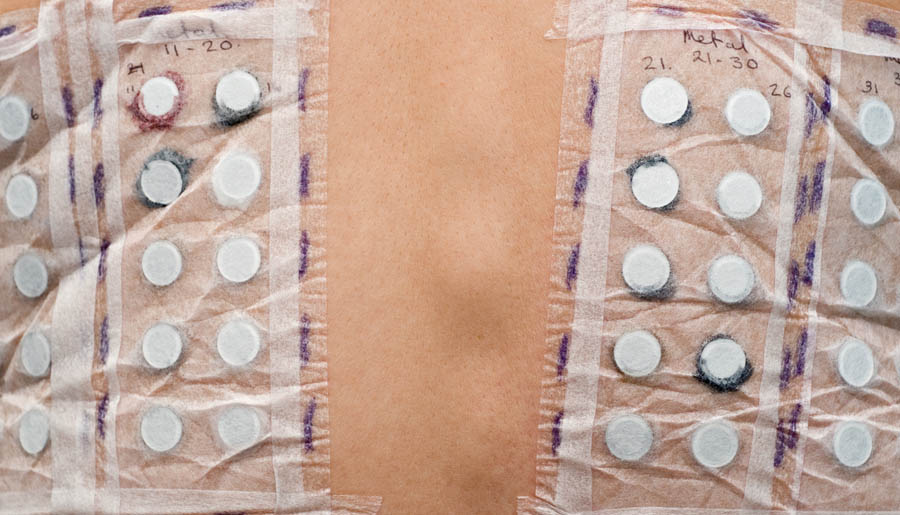
Prueba epicutánea, patch test o prueba alérgica de contacto
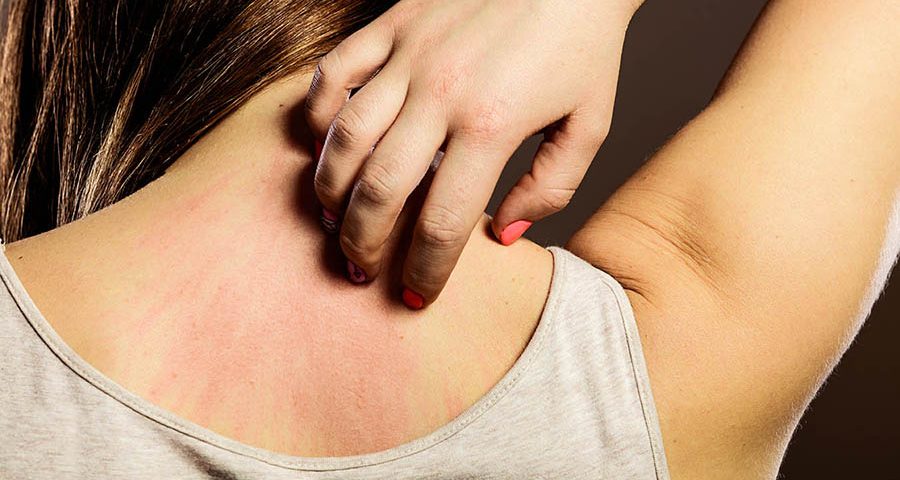
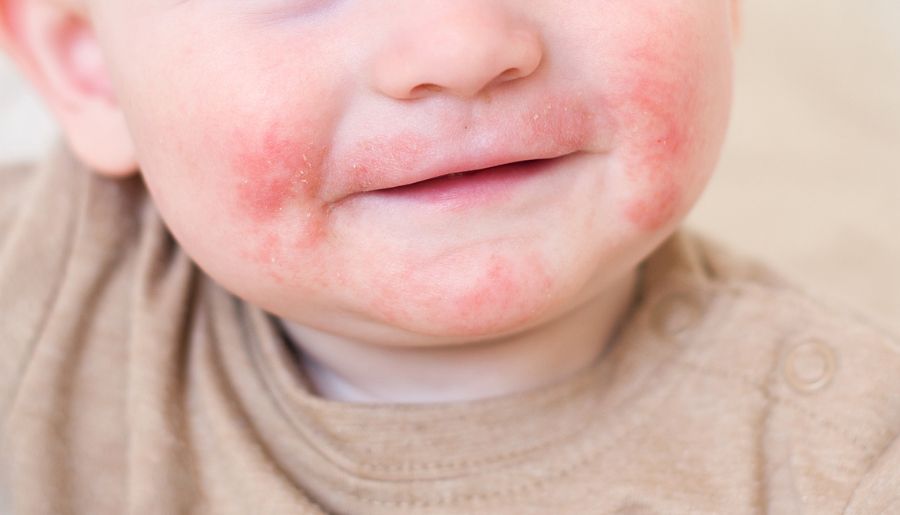
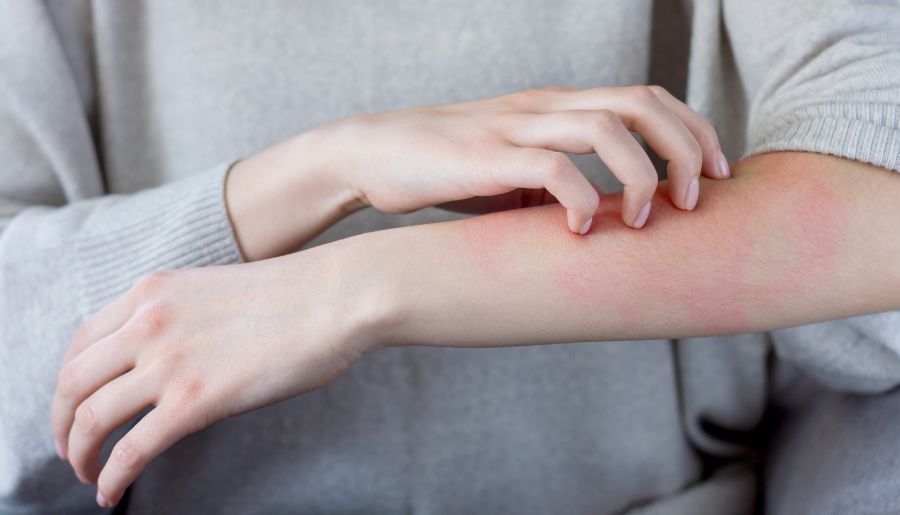
8 febrero, 2016El eccema de contacto incluye lesiones cutáneas inflamatorias producidas por el contacto de la piel con agentes externos. La piel se observa inflamada y enrojecida. El paciente puede sentir picor, ardor, escozor o dolor. Se puede presentar de forma aguda, con formación de ampollas, o con un curso más crónico, presentando descamación y fisuras. Se clasifica en dos grandes grupos: eccema irritativo de contacto y eccema alérgico de contacto.
El eccema irritativo de contacto se produce por una sustancia que es capaz de provocar un daño sobre la piel. El potencial irritante está relacionado con la naturaleza del agente, su concentración, la duración y la frecuencia de exposición, así como, por condiciones externas y del paciente. El grado de afectación es muy variable, desde lesiones leves descamativas por el contacto repetido con el agente hasta una quemadura química tras la primera aplicación de un producto muy irritante. La dermatitis irritativa que más frecuentemente observamos se localiza en las manos por el contacto repetido con: agua, jabones y detergentes, cuando se realizan las tareas domésticas o en profesiones como: camareros, cocineros, personal de limpieza o sanitarios.
El eccema alérgico de contacto se produce por una reacción inmunológica en individuos sensibilizados al agente causante denominado “alergeno”. Presenta un intervalo de tiempo, denominado “fase de sensibilización”, entre la exposición inicial y la presentación de las lesiones tras un nuevo contacto con el alergeno. Los agentes causales son muy numerosos y diversos, entre los que destacan: perfumes, metales, conservantes y gomas. Uno de los alergenos más frecuentemente implicados es el níquel, metal muy presente en nuestra vida diaria, ya que lo podemos encontrar en numerosos productos metálicos en contacto con la piel como: bisutería, relojes, hebillas y cremalleras.
Es necesario averiguar el agente causal para evitarlo y que desparezca el eccema. Para ello el dermatólogo realiza una entrevista exhaustiva con el paciente preguntándole sus actividades en el ámbito laboral, en casa, así como sus aficiones. También solicita al paciente que refiera la frecuencia de esas actividades y cómo las realiza. Se investiga los productos que manipula en su vida diaria y aquellos cosméticos que se aplica. Se recoge información sobre el inicio del cuadro clínico, la localización, y las condiciones externas en el momento de aparición del eccema. Se pregunta los antecedentes familiares y personales del paciente incluyendo: alergias, dermatitis atópica y otras dermatosis previas. Posteriormente se realizan pruebas epicutáneas orientadas en función de la historia clínica para confirmar el agente sospechoso que ha producido el eccema de contacto.
El tratamiento del eccema de contacto incluye tres medidas:
- Eliminar el contacto con el agente causante, si se ha podido encontrar tras la historia clínica y pruebas epicutáneas. Se le informará al paciente de las características del agente responsable, indicándole los lugares, objetos y profesiones en que puede tener contacto con él y así poder realizar una correcta evitación.
- Si no es posible evitar el contacto, se establecerán medidas de protección preventivas. Además se explicarán hábitos de higiene y cuidado de la piel para restaurar la barrera cutánea y de ese modo evitar posibles recaídas.
- Si a pesar de lo anterior, el paciente presenta un eccema de contacto, el dermatólogo pautará tratamiento con corticoides o inmunoduladores tópicos durante un periodo limitado de tiempo. En casos más graves será necesario un tratamiento oral.